Многим из нас приходилось видеть объявления о сборе средств на лечение ребенка, больного лейкозом.
Счет обычно идет на дни, а суммы, которые нужно собрать для лечения, астрономические – 200 тысяч долларов, 300 тысяч долларов…
А ведь спасти этого ребенка можно было бы в Беларуси и совершенно бесплатно для семьи. Но так везет не всем.
Быть донором не больно
Лейкоз входит в число заболеваний, которые можно вылечить пересадкой костного мозга. Но найти этого самого донора – задача не из простых. Во много потому, что донорство костного мозга в нашей стране практически не развито. К примеру, в соседней Польше в регистре потенциальных доноров значится 1,5 миллиона имен, а у нас – немногим больше 56 тысяч.

Но и это еще не значит, что можно спасти 56 тысяч больных. Найти "генетического близнеца" человека крайне сложно. В первую очередь врачи проверяют на совместимость братьев или сестер больного. Но даже в таких случаях совместимость возможна в 20-25% случаях.
Если же чуда не произошло, искать донора приходится среди чужих людей. И если бы база потенциальных доноров в Беларуси выросла до стратегической отметки в 100 тысяч добровольцев, найти своего оказалось бы проще.
"При том, что географическая составляющая в этом деле играет не последнюю роль, вероятность поиска донора среди оригинальной популяции, где ты живешь, намного выше", – рассказывает Sputnik Анатолий Усс, заместитель директора по гематологии Минского научно-практического центра хирургии, трансплантологии и гематологии.
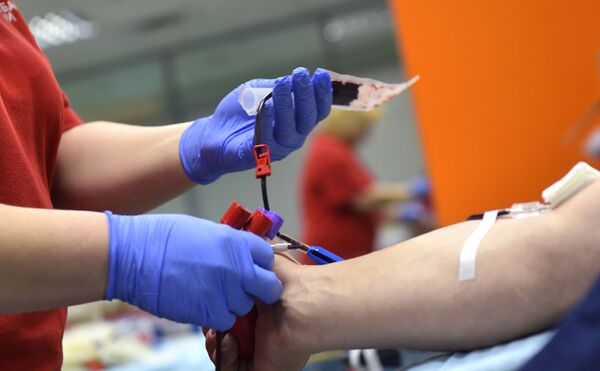
Сдавать материал для донорства на самом деле не больно. Многие ошибочно путают костный мозг и спинной, пункция которого действительна неприятна.
Донорство костного мозга выглядит как сдача крови. Вы приходите в центр переливания крови, заполняете форму о согласии стать донором. Для того, чтобы внести вас в базу, нужно сделать ДНК-типирование. Для вас это выглядит как обычный анализ крови. И все. Вам могут так никогда и не позвонить, потому как ваш "генетический близнец" не отыскался среди больных. Но, возможно, вы спасете чью-то жизнь.

Интересный факт. После пересадки костного мозга у больного и донора кровь становится идентичной. Меняется даже ее группа. Так что в этом мире на одного человека, которому вы могли бы сказать: "Мы с тобой одной крови", стане больше.
Почему это происходит? Костный мозг – это губчатая ткань, которая находится внутри крупных костей. Здесь много стволовых клеток, которые генерируют клетки крови – эритроциты, лейкоциты и тромбоциты.
Если человек болен, то и эта ткань нездорова. Поэтому перед трансплантацией больной проходит курс химиотерапии, которая уничтожает полностью его костный мозг. Затем ему переносят донорский материал во время обычного переливания крови.
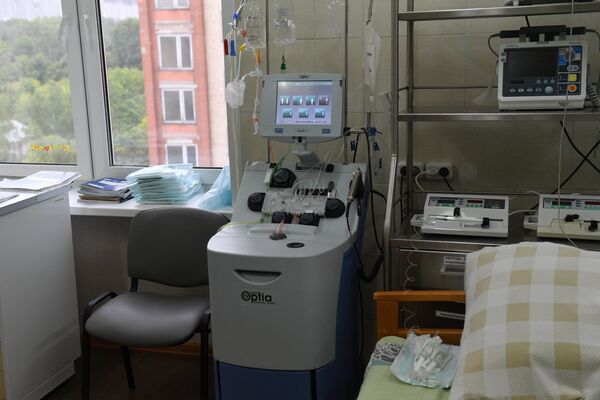
Для того, чтобы клетки закрепились, нужно 2-3 недели. Для больного это сложный период, ведь его иммунитет был убит, а значит, он беспомощен перед вирусами. Поэтому на это время его помещают в капсулу, говоря медицинским языком, т.е. палату со суперстерильными условиями.
Кроме вирусов, с ним могут случиться другие неприятности в виде болезни "трансплантата против хозяина", когда донорский костный мозг считает некоторые ткани больного вражескими и нападает на них.
Если же костный мозг приживается, он начинает вырабатывать те же клетки крови, что и у донора. А вы обретаете кровного близнеца.
Для больного трансплантация проходит куда сложнее, чем для донора.
Некоторых пугает еще то, что перед забором добровольцу вводят препарат, который стимулирует выброс стволовых клеток из костного мозга в кровь. Однако мировая практика доказала – поводов для беспокойства нет. На 1 миллион трансплантаций не было ни одного случая, когда у донора возникали осложнения, поясняет Анатолий Усс.
Всего 13 пересадок
В США донорство костного мозга поставлено на поток. Здесь больше всего доноров в мире – более 10 миллионов. Лидером в Европе является Германия, где в регистре состоит более 9 миллионов человек.

У нас – 56 517 потенциальных доноров. За последние пять лет проведено 13 пересадок костного мозга от белорусских доноров больным белорусам.
Почему так происходит? Начнем с того, что Беларусь занимается такой практикой не так уж давно. Гигантами в этой сфере можно считать США и Японию, где в 60-70-х годах проходили первые исследования.
В 1991 году японская делегация посетила Беларусь.
"И это совпало с получением нами независимости. А что такое независимость? Это ответственность. Москва перестала принимать наших пациентов, а там только-только начинали внедрять эти технологии (по пересадке костного мозга – Sputnik.). Японцы серьезно напугали нас рассказами о том, какие изменения со здоровьем людей произошли у них после Хиросимы и Нагасаки. Чего ждать после Чернобыля – никто не знал. Ни денег, ни возможностей у нас тогда не было. И тут на помощь пришел немецкий Красный Крест. Он решил профинансировать решение этого вопроса на 50%. Остальное – госбюджет. Цена вопросы была, сегодня смешно сказать, около шести миллионов немецких марок", – вспоминает Анатолий Усс.

Эти деньги пошли на закупку оборудования. В Минске в 9-й больнице полностью переоснастили отделение. В 1993 году медики выполнили первую пересадку костного мозга.
С тех пор было проведено более двух тысяч пересадок. Сегодня около 20% пациентов составляют иностранцы. За 2018 год они заплатили 2,3 миллиона долларов за услуги. Но все эти деньги ушли на нужды центра.
Благотворительность и новый корпус
Манипуляции с костным мозгом – удовольствие не из дешевых.
Стоимость ДНК-теста, который проводят донору для занесения в базу – 100-200 долларов. И это не считая саму трансплантацию. Если донора в стране найти не удалось, запрос отправляют за рубеж, что тоже оплачивают из бюджета. А это 20 тысяч долларов.

"Во всем мире финансирование этой программы берут на себя фонды. Проводятся благотворительные концерты и соревнования. Частично используется бюджет страны. У нас же пока финансирование – только из бюджета. Причем – из городского. И я не видел еще ни одного выступления артиста или спортсмена. Но это не мы должны решать. У нас другие задачи", – говорит доктор медицинских наук.
Отделение трансплантации находится в бывшей 9-й больнице, которая сегодня – Центр хирургии, трансплантологии и гематологии. В нем есть семь палат-капсул для пациентов после пересадки.

Уже подготовлена проектная документация на строительство нового корпуса, который собираются разместить во дворе центра.
"Здесь дополнительно будут еще 20 ламинарных боксов для пациентов после трансплантаций. Это почти в три раза увеличит пропускную способность", – отмечает Анатолий Усс.
Новый корпус позволит не только принимать больше белорусов, но и развивать экспорт услуг, доходы от которых пойдут, в том числе, и на развитие регистра.

Но самым главным компонентом, без которого ситуация не станет лучше, являются сами люди. Понятно, что мы не так к этому привыкли, как в США, но потенциал есть.
Когда только открылось отделение, Анатолий Усс проводил опрос среди студентов в одном из вузов. Тогда стать донорами согласились 10% человек. Сейчас около 90% белорусов говорят, что были бы не против помочь другому.
Но как в любом деле, тут важно соблюдать гармонию. Медики против так называемой "кампанейщины" в донорстве, при которой людей принуждают "к добру" на работе, к примеру.
"Мы не заинтересованы в том, чтобы где-нибудь в воинской части командир построил на плацу солдат и сказал им: всем стать донорами. Почему? Через время солдат демобилизовался, и он уже не хочет быть донором. А мы потратили от 100 до 200 долларов на работу с его кровью. Поэтому если человек искренне не хочет вступить в этот регистр, лучше его не заставлять", – поясняет профессор.

Донором костного мозга тоже может стать не каждый. Это должен быть здоровый человек не пенсионного возраста. Медики говорят о желательном возрастном пороге до 40 лет. В остальном действуют те же требования, что и при донорстве крови.
Справка Sputnik. Чаще всего пересадка костного мозга применяется при лейкозе, анемии, неходжкинской лимфоме и других заболеваниях. Кстати, сегодня такая трансплантация – самая дорогая в мире. Она дороже пересадки сердца, других органов и тканей.
Тем, кто захочет стать донором костного мозга, следует обращаться в региональные отделения переливания крови.


